Argentina - Dengue: la epidemia, los errores, y lo que hay detrás
El dengue ya es una epidemia con miles de casos en el país y unos antecedentes que el ex viceministro de Salud, el sanitarista Mario Rovere explicó a lavaca.org. Desde cuándo se conoce la situación. Reproducción del informe oficial completo. Qué se hizo y qué no. La relación con el zika y chikungunya. El mosquito y los paradigmas con los cuales actuar. El cuestionamiento a las fumigaciones.
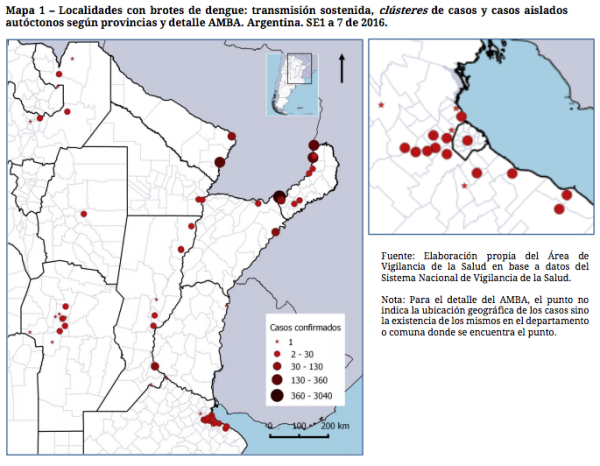
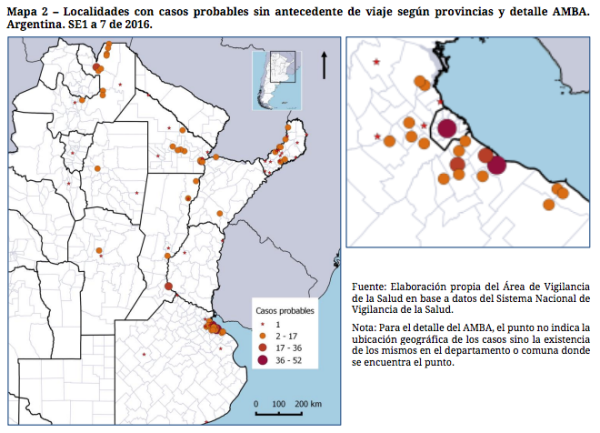
Mientras las noticias sobre la cantidad de enfermos de dengue estallaban en los medios, sin saberlo aún, en su oficina en la enorme Universidad de La Matanza, el sanitarista Mario Rovere se pone los lentes y teclea en su computadora la URL del Ministerio de Salud. Entre los materiales que ofrece la página abre uno llamado “Boletín Epidemiológico” y se dirige directamente a la página 12: el mapa oficial de la distribución de los 15 mil casos reportados de infección de dengue, publicado el viernes 26 de febrero.
La escena no es casual: se trata de una nota que lavaca estaba preparando para la próxima MU, y aquí adelantamos.
El Ministerio informa 14.013 casos notificados oficialmente, con 5083 casos autóctonos, 2155 casos descartados y aún 5549 que permanecen en estudio. Un total de 6300 casos confirmados contando 1226 de variantes importadas. Casi la mitad tienen antecedentes de viajes a Formosa o Misiones, los focos nacionales con brote sostenido, y el resto a Paraguay y Brasil.
Distintos médicos epidemiólogos y biólogos consultados por lavaca no dudan: estamos ante una epidemia de dengue. La diferencia que mantienen se da en cuanto a la etapa (inicial o más avanzada), pero todos coinciden en que el riesgo a nivel del clima conjugado con la entrada de virémicos (gente que viaja) provocó una situación diferente este año. Una evidencia: según el informe oficial, ya en las últimas semanas del año se conocieron casos de dengue y el pico fue en la primera de enero, mucho antes que en 2015. “El mosquito llegó antes y a zonas donde antes no llegaba. Para colmo, se queda más tiempo como consecuencia de que se extiende la estación lluviosa y el calor: el mosquito necesita una cría por arriba de los 15 grados”, resume Rovere.
Mario Rovere fue viceministro de Salud de la Nación durante el pasado gobierno, al mismo tiempo que mantuvo su cargo como vicedecano de la Universidad de La Matanza. Hoy tiene su oficina en el edificio de Salud en la UnLaM, mientras cientos de alumnos rinden finales, cursan el ingreso a la facultad y los ayudantes apuran los materiales de estudio.
¿Qué hizo el Ministerio durante 2015 para prevenir la epidemia? Como ex viceministro, Mario Rovere responde: “Nosotros nos preparamos bastante sólidamente para enfrentar el dengue. He visto muchas jurisdicciones con solvencia y profesionalidad. Me parece que nosotros empezamos a advertir a los ministerios tardíamente, porque ocurrió de esa manera”, confiesa.
Rovere fue el único funcionario público de salud que accedió con MU a hablar del impacto de los agroquímicos en la salud. En ese entonces, Rovere habló de la dificultad de abordar el cúmulo y variedad de problemas de salud que el Ministerio recibía, y puso como ejemplo crítico de acción abordar al Aedes Agypti, “mucho antes que los medios hablaran del tema”.
Entonces pudo sonar como un cambio de tema frente a la cuestión de los agrotóxicos, pero pero el tiempo –los meses y el calor– terminaron demostrando la envergadura del problema. Y aquí estamos.
El Aedes Aegypti es el mosquito capaz de portar distintas enfermedades, entre ellas el dengue, zika y la chikungunya, las tres patologías que se plantean como amenazantes hoy en Argentina, según distintos factores desde domésticos hasta internacionales. “Nosotros incluso llegamos a plantear la advertencia cruzada de dengue, zika y chikungunya cuando lo único que existía era el dengue como preocupación”, dice Rovere en referencia a un comunicado que el Ministerio alcanzó a emitir el 5 de diciembre. “Y eso para nosotros fue advertir a las autoridades entrantes que estábamos frente a una situación nueva. En ese momento la gente de Misiones hablaba de sus preparativos; la última reunión en la que yo estuve fue en San Juan, y se habló del panorama de dengue y zika, cuando todavía no estaba en los medios”.
Rovere revela un problema intrínseco de la burocracia estatal en cuanto al abordaje de este tipo de problemas: “Estas enfermedades están entre las áreas de Salud y Ambiente. Cuando uno mira cómo se organiza el tema de salud y el tema de ambiente, muchas veces las instancias gubernamentales están muy separadas. Y de repente Salud se relaja porque consigue que Ambiente pase con un camión fumigando. Entonces lo que parece probable es que necesitemos a futuro una mayor integración entre salud y ambiente siguiendo como trazador todas las enfermedades que se transmiten por vectores”.
Mientras los medios tiraban los flashes sobre el dengue, Rovere advertía que su postura corría riesgo de verse alterada culpa de las comprobaciones científicas y discusiones públicas: su idea es que más que el dengue, hay que poner el foco sobre el Aedes Aegypti. “Porque si el Aedes se ha transformado en un vector capaz de transmitir distintas enfermedades la concentración en dengue puede resultar inadecuada porque yo sigo solamente esa enfermedad. La impresión es que hay que seguir al Aedes porque no deja de sorprender; y cuanto más aumenta la globalización, más chances hay de que pueda transmitir otras cosas”.
Fumigaciones y reflexiones
Tras el traspaso de gobierno, y con el mosquito ya instalado, la solución publicitada desde las distintas carteras de gobierno (municipal y nacional, espacio público y salud, etc.) fue la foto de un fumigador. “Cuando fumigamos volteamos mosquitos adultos, pero la fumigación no llega a los huevos”, dice Rovere. “Pero en fase epidémica la fumigación tiene sentido. En etapa no epidémica lo que tiene sentido son las intervenciones preventivas de mejora ambiental, de intervención sobre los espacios de potencial cría del mosquito”.
La Red de Médicos de Pueblos Fumigados y un grupo llamado Voluntarios Civiles en Epidemia salieron a cuestionar a las fumigaciones como método para “atacar” el dengue y zika. En el primer caso, la Red hizo eco de una carta técnica de la Asociación de Salud Colectiva Brasileña en la cual se asociaba la enfermedad del zika con los insecticidas que se encontraban en el agua: aquí. Cabe decir que luego Abrasco desimintió esta asociación y el motivo sigue en discusión tanto en Brasil como en el mundo: aquí
Voluntarios Civiles en Epidemia, por su parte, abrieron una convocatoria en change.org en la que alertan sobre las probables consecuencias residuales en el neurodesarrollo a causa de las fumigaciones, así como de la inefectividad de la medida y de la “falsa sensación” de haber eliminado el mosquito.
¿Qué proponen en cambio? Distintas conversaciones que mantuvo lavaca con epidemiólogos y biólogos han arrojado una premisa inquietante: la única que puede desactivar el virus es la gente.
Nicolás Schweigmann, doctor en Ciencias Biológicas, investigador del Conicet y parte del Grupo de Estudio de Mosquitos, trae un ejemplo simbólico que sirve para entender la tarea: “Vos no te lavás las manos o cepillás los dientes para combatir las bacterias. Lo que hacés es un acto de higiene básico. El ambiente donde vivimos no necesita que se combata, en cambio necesita es que lo comprendamos mejor”.
Sobre esto, Nicolás y un grupo de seis investigadores de distintas disciplinas de la Universidad de Buenos Aires han abierto un interesantísimo blog llamado DengueInfoAr, en el que todos los días publican una “Reflexión Urbana Ambiental”, cada una abordando el problema en sus distintas complejidades. De esta manera, entre otros ejes, informan que el mosquito que transmite estas enfermedades no existe en ambientes naturales, sino que es producto de la contaminación urbana. Es decir: es producto de cómo vivimos.
Parte de los Voluntarios Civiles en Epidemiología llama entonces a hacerse cargo del problema pero no en un sentido idealista ni mucho menos señalador: usan la figura del “multiplicador” como aquél capaz de replicar y explicar la necesidad de actuar casera y domésticamente para eliminar los focos de cría del mosquito. Para ello, recomiendan los pasos sugeridos por el Ministerio de Salud en su manual.
La policía sanitaria
Rovere coincide en estos abordajes, y les da contexto y sustento: “En general la salud pública hubo un debate muy importante en la década de los 80: unos decían “salud para todos” y otros “salud con todos”. Ese “para” en cierta manera lo que decía era: dejen que el Estado se ocupe. Hoy en día los países que van más a fondo en esto asumen que el éxito en la lucha contra las enfermedades vectoriales es de la población, y se logra con una alianza estratégica entre el Estado y la sociedad. Fundamentalmente porque atraviesa los límites entre lo público y lo privado. Yo he visto con cierta simpatía las convocatoria a las poblaciones que se están haciendo y, seguido al titular de la convocatoria, la segunda frase ya habla de una amenaza: “hacé esto, hacé lo otro”, mensajes conductistas. Ese juego de si estamos hablando de una convocatoria a la sociedad o de la vieja policía sanitaria se da en el contexto de una transición donde empezamos lentamente a ver que los problemas de salud pública son tan complejos que hoy en día hay que pensar seriamente en alianzas fuertes entre la sociedad y el Estado. Responsabilizar a la población no es la idea, sino convocar, explicar. Y explicar a un nivel que resulte comprensible y atractivo”.

Rovere en la Mu 94
La pregunta es si el Estado argentino está preparado para afrontar ese tipo de estrategia, o sigue teniendo la lógica de la policía sanitaria. “La salud pública, si uno lo piensa en términos focaultianos, tiene una lógica panoptista. Ha sido, desde prácticamente mitad de siglo 19, parte consustancial de la organización del Estado moderno. Pero esa salud pública necesita cambiar porque también ha cambiado el tipo de enfermedades contra las que se lucha. En muchos casos tenemos problemas que no es que la sociedad puede suplir al Estado; pero en algunas dimensiones lo hace definitivamente mejor. Hoy hay grupos de autoayudas vinculados a enfermedades específicas donde el paciente sabe más que el profesional que lo trata”.
El Zika
El virus específico de zika, ¿es un riesgo real en Argentina? “Desde el punto de vista epidemiológico, tenemos riesgo de dengue y no de zika. Pero hay casos de dengue que podrían confundirse y hay zikas que no son clínicos. Podría ser tarde cuando nos enteremos del zika. Cuando una enfermedad te produjo en Brasil 1 millón 500 mil casos, quiere decir que hay zika para rato y significa una bomba de tiempo en el continente”.
El foco sigue estando en el Aedes Aegypti. Rovere: “No puede ser que uno ilumine las problemáticas los espacios periurbanos más degradados una vez cada cuatro cinco años para prevenir una epidemia. Lo concreto es que tenemos una deuda urbana que tenemos que subsanar cuando no tenemos epidemia. Esa sería la solución definitiva”.
El mapa elaborado por el Ministerio, todavía abierto en la computadora, parece darle la razón: además de las provincias fronterizas, los círculos rojos remarcan urbes como Córdoba, Rosario y Buenos Aires.
El informe oficial, en formato PDF
Fuente: La vaca, 3/3/2016






